 Анкилозирующий спондилит (АС) — хроническое воспалительное заболевание позвоночника (спондилит) и крестцово-подвздошных суставов (сакроилеит),нередко протекающее с поражением периферических суставов (артрит) и мест прекрепления связок (энтезит) , а в ряде случаев глаз (увеит) и луковицы аорты (аортит).
Анкилозирующий спондилит (АС) — хроническое воспалительное заболевание позвоночника (спондилит) и крестцово-подвздошных суставов (сакроилеит),нередко протекающее с поражением периферических суставов (артрит) и мест прекрепления связок (энтезит) , а в ряде случаев глаз (увеит) и луковицы аорты (аортит).
Анкилозирующий спондилит является хроническим заболеванием и длится всю жизнь. Однако правильное лечение и строгое следование рекомендациям доктора позволяет добиться контроля над заболеванием ( минимальное проявление или полное отсутствие признаков заболевания).
Заболеванием страдают от 0,5 до 3% населения. Чаще болеют мужчины.
Причины заболевания до сих пор не установлены, но важное значение в развитии заболевания имеют наследственная предрасположенность и факторы внешней среды.
Генетическим маркером предрасположенности к АС является HLA-B27 антиген. Заболевание развивается при у 1-2% носителей данного гена. В случае наличия заболевания у ближайших родственников риск болезни увеличивается до 20%.
Симптомы заболевания
 Различают несколько признаков данного заболевания. При первой стадии развития анкилозирующего спондилита или болезни Бехтерева больной может ощущать боли в области крестца и паху — они не сильные, периодические, чаще тревожат рано утром и поздним вечером. Из-за этого болевого синдрома у пациента нарушается сон, появляются признаки хронической усталости, могут поступать жалобы на депрессивное состояние, раздражение, психозы, головные боли.
Различают несколько признаков данного заболевания. При первой стадии развития анкилозирующего спондилита или болезни Бехтерева больной может ощущать боли в области крестца и паху — они не сильные, периодические, чаще тревожат рано утром и поздним вечером. Из-за этого болевого синдрома у пациента нарушается сон, появляются признаки хронической усталости, могут поступать жалобы на депрессивное состояние, раздражение, психозы, головные боли.
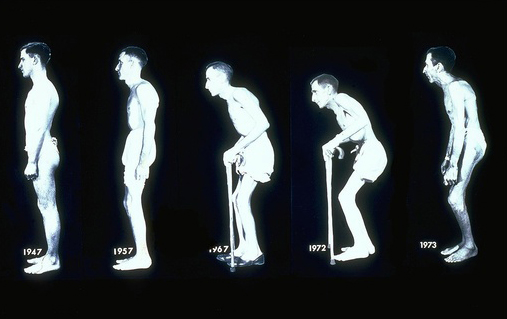
При дальнейшем развитии болезни появляется ощущение скованности в пояснице, по утрам становится трудно вставать с постели, выполнять физическую работу становится все сложнее. Через несколько лет таких мучений отмечается скованность всех отделов позвоночника (шеи в том числе), боль вызывается даже кашлем и чиханием, простые движения (приседания, сгибания, наклоны) недоступны.
Проявлениями АС может быть острый увеит, который склонен к рецидивам, неспецифический язвенный колит, болезнь крона, псориаз.
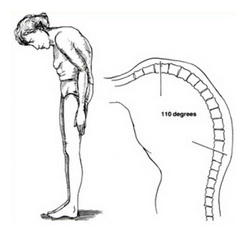
Для анкилозирующего спондилита характерно постепенное обездвижение позвоночника, его деформация. Внешний вид больного приобретает форму «просителя» — руки согнуты в локтях и немного отведены назад, позвоночник согнут, колени согнуты, голова повернута в одну сторону.
Диагностика
 Основным симптомом указывающим на анкилозирующий спондилит является воспалительная боль в спине. Ее характерными чертами является:
Основным симптомом указывающим на анкилозирующий спондилит является воспалительная боль в спине. Ее характерными чертами является:
- Постепенное начало;
- Молодой возраст начала болей (моложе 40 лет);
- Боль и скованность в спине в ночное время с усилением в ранние предутренние часы;
- Отсутствие уменьшения боли в покое;
- Уменьшение боли после физических упражнений.
При наличии 4 из 5 признаков боль в спине можно считать воспалительной и пациенту необходимо обратится к ревматологу и указать на эти особенности боли.
Инструментальные методы обследования
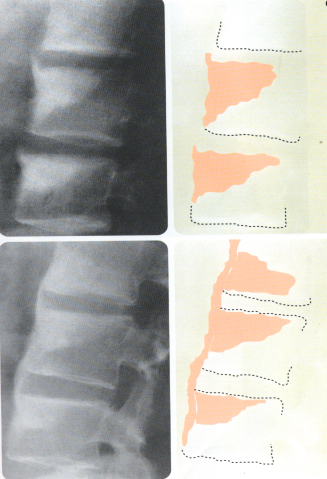 Рентген позвоночника и крестцово-подвздошных сочленений. На начальных стадиях нет характерных признаков АС. На более поздних стадиях появляются изменения в крестцово-подвздошных сочленениях в виде сужения и в дальнейшем полного исчезновения щели. В позвоночнике начинают формироваться костные мостики (синдесмофиты) между позвонками. В конце все эти изменения приводят к образованию «бамбуковой палки».
Рентген позвоночника и крестцово-подвздошных сочленений. На начальных стадиях нет характерных признаков АС. На более поздних стадиях появляются изменения в крестцово-подвздошных сочленениях в виде сужения и в дальнейшем полного исчезновения щели. В позвоночнике начинают формироваться костные мостики (синдесмофиты) между позвонками. В конце все эти изменения приводят к образованию «бамбуковой палки».
Магнитно-резонансная томография (МРТ). На данный момент является единственным способом визуализировать воспаление в позвоночнике. Для этого МРТ выполняется в специальных режимах (T1 с контрастированием, STIR, T2) на которых определяются очаги воспаления костной ткани.
Лабораторные методы обследования.
В общем анализе крови, как правило увеличивается СОЭ (норма до 15 мм/ч), что отражает воспаление. Возможно снижение количества эритроцитов, гемоглобина, что свидетельствует о наличии анемии. В биохимическом анализе крови может повышаться уровень С-реактивного белка, что указывает на воспалительный процесс.
Лечение
Для лечения используются медикаментозные и немедикаментозные методы.
Лекарства для лечения заболевания подбираются врачам ревматологом. Основной группой медикаментов являются нестероидные противовоспалительные средства.
Неотъемлемую часть лечения занимает лечебная физкультура (не меньше 60 мин в день), которая позволяет уменьшить скованность и увеличить силы пациента. Также положительное влияние оказывает плавание на спине, массаж, физиотерапия.
Важным моментом является изменение образа жизни. Необходимо стремится к разгибанию позвоночника и суставов нижних конечностей, избегать длительного нахождения в фиксированном, неподвижном состоянии, чередовать сидячую работу с активным отдыхом (физкультурные паузы). Противопоказаны: тяжелые физические нагрузки, быстрый бег, прыжки, подъем тяжестей. Спать необходимо на ровной жесткой поверхности, лучше всего на животе, подушка должна быть небольшого размера или вообще отсутствовать. Сидеть надо ровно, с максимальным разгибанием в поясничном отделе позвоночника. Рекомендовано выполнять дыхательную гимнастику.
















 +375 222 77-30-86
+375 222 77-30-86 +375 29 843-11-64
+375 29 843-11-64 +375 44 713-11-64
+375 44 713-11-64